腰痛について
 腰痛は様々な原因で発生するごくありふれた疾患です。二本足で歩く人類の宿命とも言えますが、個々の患者さんによって原因も症状もまちまちです。ここでは腰痛の概略について説明します。
腰痛は様々な原因で発生するごくありふれた疾患です。二本足で歩く人類の宿命とも言えますが、個々の患者さんによって原因も症状もまちまちです。ここでは腰痛の概略について説明します。
腰痛の原因
まず腰痛を来す代表的疾患について解説します。
latest update: 2006.02.11
 1)姿勢不良・疲れ
1)姿勢不良・疲れ
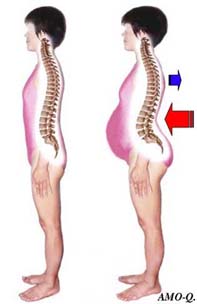
重いものを持つ作業などで腰痛が発生することは、日常よく経験することですが、肥満も腰痛発生の大きな要素になります。
では太ると何故腰に悪いのでしょうか?太ると腰が反り返ってしまうために、腰椎椎間板を痛めやすいこと、後方の椎間関節に過剰な負担がかかること、背筋の緊張が取れにくいことなどが挙げられます。平素鍛えているお相撲さんはとにかく、重い体を支えるだけの筋力がなければ当然無理は利きません。
 2)腰椎分離症・辷り症
2)腰椎分離症・辷り症
腰椎分離症とは、10歳までに背骨の一部が軟骨から骨に成長する過程でつながり損ねて切れ目が出来てしまうことです。直接の原因は強くしりもちをついたとか、過激なスポーツに耐えられず発生することが多いのですが、心当たりのない場合も多いものです。
構造上のハンデから、無理をすると腰痛の原因になりやすく、十代腰痛の40%は分離症が関係するとされます。
このまま成人になると辷り症の原因になり、時々起きる腰痛と付き合うことになります。
 3)腰椎椎間板症・ヘルニア
3)腰椎椎間板症・ヘルニア
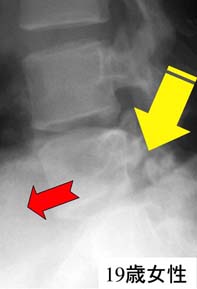
椎間板は丈夫な線維輪の内側に水分豊富な髄核という軟骨組織があり、背骨と背骨の間のクッションの役割をしています。椎間板は過激なスポーツや労働や事故で故障しやすく、年齢が高くなると自然に変性(髄核の水分が減る)が進行します。早い人では10代後半から故障が始まり、40代以降で変性椎間板が一カ所もない人は無いでしょう。椎間板の変性とは、言うなれば一種の、紛れもない、老化現象であって、決して元に戻りません。新しく変性が起こった箇所では不安定性のために腰痛の原因になりやすいが、またそれなりに安定すれば痛みを忘れることになります。歳をとると身長が減る原因の一つが、多椎の椎間板変性です。
椎間板が後方に突出した状態をヘルニア(右図)と言い、神経を刺激してお尻〜下肢に痛みが走る場合も少なくありません。出てしまったヘルニアは体を引っ張っても捻っても決して元に戻りません(そう信じているおめでたい人もいますが)。通常は時間経過と共にしぼんできて、いずれ痛みはおさまるものですが、神経症状が激烈であるとか、耐えがたい痛みが続くようなときは、やむを得ず手術で取り除くことがあります。
 4)変形性脊椎症・腰部脊柱管狭窄症
4)変形性脊椎症・腰部脊柱管狭窄症
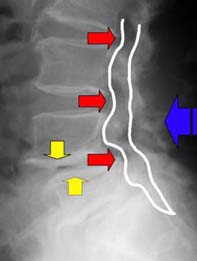
変形性脊椎症とは、椎間板変性が進行して椎間板腔が狭くなり(右図黄色)脊椎自体に変形を生じた状態で、高齢者では普通に見られますし、重労働や過激なスポーツ選手では30代でもみられます。多椎間に広がると腰椎の柔軟性が損なわれてきます。
腰部脊柱管狭窄症とは、変形性脊椎症による骨の変形、脊椎辷り症、ヘルニアや靱帯肥厚など複合的要素によって脊柱管(神経の通路、右図白線)が狭くなり、慢性的な神経刺激のために、腰痛のほか下肢の傷みやしびれが起こり、休み休みでないと長い道のりが歩けない様になる状態を言います。高齢の男性に多い現象です。一般的な治療でどうにもならない場合は手術で脊柱管を広げる手術を検討します。いわば溝そうじです。
5)骨粗鬆症
骨粗鬆症は骨の密度が減少した状態です。骨密度は民族や体質による差がありますが、骨密度が少ない大きな要因の一つに、若いときに好き嫌いや過度のダイエットで骨の貯蓄が出来ていないことが挙げられます。さらに女性では更年期以降に、女性ホルモンの減退と共に骨密度が減少します。70代以降の女性の半数は骨粗鬆症と言えますが、もっと若い年齢でも人並みの骨強度で無い人は、思わぬ事で骨折を起こす危険性があります。一度ご自分の骨密度くらいは知っておいて損はないでしょう。
骨粗鬆症による腰痛は、転倒などで脊椎圧迫骨折を起こした時のほか、知らず知らずの内に微小骨折を繰り返して円背になり、背中は丸くなる腰は反るで慢性的腰痛とつき合わざるを得ない方もあります。
7)捻挫・骨折
大きな事故脊椎の捻挫・脱臼や骨折を来す場合がありますが、元々椎間板の変性があれば比較的小さい外力でも捻挫状態になることがあります。例えば追突事故で車はさほど壊れていないのに腰痛になるとか。
脊椎の骨折は若い人では大きな事故や転落で発生しますが、高齢になると骨粗鬆症のために、布団の上でしりもちをついた、漬け物石を持ち上げたなどでも発生する場合があります。
脊椎の脱臼や骨折が脊髄に影響を与えると下半身の麻痺という重大な事態になります。麻痺は緊急事態であり、早期治療が必要です。
なお、「骨盤がずれる」などと言うことは、二階から落ちたりしない限り、少々労働したくらいでは発生しません。お産間近の婦人では仙腸関節や恥骨結合が緩んで痛みを覚えることがありますが。
8)内臓疾患
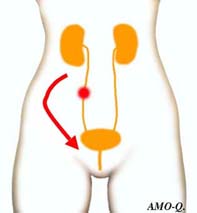 尿管結石
尿管結石 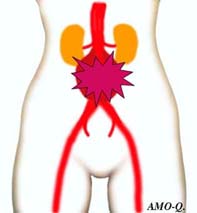 大動脈瘤
大動脈瘤 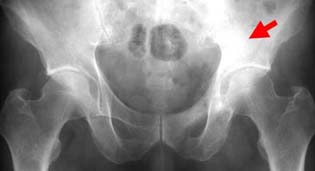 前立腺癌の転移
前立腺癌の転移
腰痛で気をつけなければならないのは内臓疾患でしょう。全腰痛に占める内臓疾患の割合は決して多くありませんが、見逃してはならない項目です。
概して、内臓疾患には腰痛以外に他の症状が付き物です。例えば、尿路結石のばあい、腰痛とは痛いときの表情も姿勢も違います、周期的に起こる痛みは寝ても軽くなりませんし、痛みの場所にも特徴があり、周期的痛みに気分不良を伴うなどです。
大動脈瘤の場合、お腹に拍動性のしこりがあり、破裂が迫っているときは明らかに患者さんの様子が違います。
癌の転移の場合は、すでに内科や外科で治療中の原発巣がある場合が多いのですが、気付かないで整形外科で初めて分かる場合も時にはあります。痛み方の様子が違うことで「もしや?」と気付けば、検査させていただく場合があります。
その他膵臓などの異常は破裂でもしない限り見つけにくいものですが、概して内臓疾患の場合は、体の姿勢に関わりなく持続的な痛みが腰背部にあり、食欲もないとか、便に異常があるとか、単なる腰痛以外の異変があるものです。初期症状で総てを把握できるのは、よほどの名医か奇人天才でしょう。普通の腰痛として治療してもなかなか治らない場合は、再度診察すべきですし、患者さんも医師に尋ねるべきでしょう。
分からないときには遠慮無く仰って下さい。
腰痛の検査
原因が様々であるだけに、きちんと診断した上で治療することが必要です。
 1)問診・診察(理学所見)
1)問診・診察(理学所見)
診察は診察室に入る姿勢を見ることから始まります。次に問診は重要です。問診によって大体の診断見当をつけ、理学所見によりさらに判断材料を得ます。矛盾があれば診断方向を変えなければなりません。例えば、腰の姿勢はどうか?脚に症状はないか?知覚・運動神経の検査など。このあたりが経験ある名医と藪医?の分かれ目です。問診や診察なしにいきなり検査させるとしたら、能がないか、大病院の効率優先のためと思って良いでしょう。当院では、服の脱ぎ着の手間を考慮して問診の結果レントゲンの指示を出し、レントゲンを撮った後に診察する様にしていますが、必要に応じて手順を変えています。
2)レントゲン・CT・MRI
レントゲンは最低限必要ですが、その他は必要に応じて組み合わせます。最初からあれこれ検査するのは費用の無駄というものです。
3)血液検査
必要な場合、大いに参考になる場合にのみ行います。
 1)安静・コルセット・投薬
1)安静・コルセット・投薬
急性腰痛の初期には安静が必要です。一言で安静と言っても、寝てばかりいられない方も多いでしょう。日常生活上の指導は重要です。必要に応じてお薬を処方いたします。
 2)温熱・物療
2)温熱・物療
急性期には何もできない場合があります。何もしてくれないという不満を仰る方もあり、早く治したい気持ちは分かりますが、「急いては事をし損じる」の言葉通り、あれこれすればよいと言うものでもありません。
数日すると温熱療法が有効です。慢性期には牽引が有効です。牽引は腰痛に役に立たないと言う机上の空論がありますが、ではなぜリピーターがいらっしゃるのでしょうか?明確な答えは出ていませんが、急性期以外の患者さんは喜んで下さいます。
 3)体操
3)体操
受け身の治療だけでは解決しません。腰痛の究極の治療は自己管理です。急性期には痛みを和らげる工夫をし、急性期を過ぎたら腰痛に負けないからだ作りのための体操を習得すべきです。医師から指導を受けて下さい。
 4)ブロック注射など
4)ブロック注射など
痛みが強いときは、痛みを和らげる方法があります。局所圧痛点ブロック(トリガーポイントブロック)、硬膜外ブロック、神経根ブロックなどなど。それぞれ一長一短あり症例により使い分ける必要がありますので、説明の上実行します。
5)手術
腰痛で手術に至る例は比較的まれです。排尿障害や両下肢の麻痺を伴う急性のヘルニアは緊急手術を要します。放置すると麻痺の回復が充分でありません。強い”坐骨神経痛”が長期間続くと日常生活にも支障がありますので、一般的治療が無効の場合は手術を考慮せざるを得ません。十分説明の上で、専門的治療病院を紹介します。
注)本項目添付の図は、三菱自動車工業(株)水島製作所用に作成提供したCD「腰痛について知っておこう」収載図の一部です。
 上に戻る
上に戻る  解説に戻る
解説に戻る  トップページ
トップページ